Tout ce qu’il faut savoir sur les anticorps anti-HBs et leur rôle dans la protection contre l’hépatite B. Un test sérologique courant, mais un résultat qui peut inquiéter : on vous explique tout ce qu’il faut savoir sur les anticorps anti-HBs. On estime à 300 millions le nombre de personnes infectées par le virus de l’hépatite B (VHB) dans le monde, faisant de ce dernier l’un des plus dangereux pathogènes actuels. En effet, l’infection chronique par le VHB est responsable de près d’un million de décès chaque année. Fort heureusement, il existe un vaccin extrêmement efficace, qui confère une protection dans plus de 95% des cas. Mais pour s’en assurer, l’outil indispensable est le dosage des anticorps anti-HBs. En effet, la présence de ces protéines dans le sang signe la protection du système immunitaire contre le virus. À l’inverse, leur absence doit alerter. Mais attention : une multitude de facteurs peuvent influencer les résultats du test. Dans cet article, on vous explique tout ce qu’il faut savoir sur les anticorps anti-HBs : leur rôle, leur signification et leurs liens avec la vaccination contre l’hépatite B. On estime à 300 millions le nombre de personnes infectées par le virus de l’hépatite B (VHB) dans le monde, faisant de ce dernier l’un des plus dangereux pathogènes actuels. En effet, l’infection chronique par le VHB est responsable de près d’un million de décès chaque année. Fort heureusement, il existe un vaccin extrêmement efficace, qui confère une protection dans plus de 95% des cas. Mais pour s’en assurer, l’outil indispensable est le dosage des anticorps anti-HBs. En effet, la présence de ces protéines dans le sang signe la protection du système immunitaire contre le virus. À l’inverse, leur absence doit alerter. Mais attention : une multitude de facteurs peuvent influencer les résultats du test. Dans cet article, on vous explique tout ce qu’il faut savoir sur les anticorps anti-HBs : leur rôle, leur signification et leurs liens avec la vaccination contre l’hépatite B.
Comprendre les anticorps anti-HBs et leur rôle dans l'immunité contre l'hépatite B
Définition et rôle de l'anticorps anti-HBs
Il serait étrange d'affirmer que tous les spécialistes de laboratoire connaissent la subtilité réelle des anticorps anti-HBs (anticorps dirigés contre l'antigène de surface du virus de l’hépatite B). Ces protéines spécifiques, synthétisées par le système immunitaire, ciblent exclusivement l'antigène HBsAg situé sur l'enveloppe du virus de l'hépatite B, neutralisant ainsi ce dernier. Cette action bloque la pénétration du virus dans les hépatocytes et stoppe toute possibilité de multiplication virale. Les anti-HBs représentent donc un marqueur majeur d’immunité : leur présence dans le sérum indique que l'organisme est protégé contre une infection active ou future par le VHB, ce qui rend leur dosage incontournable lors du bilan post-vaccinal ou après résolution naturelle d'une hépatite B aiguë En savoir plus sur les analyses de sérologies.
Les anticorps anti-HBs sont essentiels non seulement pour surveiller la réponse immunitaire individuelle mais aussi pour piloter une stratégie vaccinale efficace.
Processus de production après vaccination et infection
L’induction des anticorps anti-HBs n’est pas un phénomène anodin; elle fait intervenir une cascade immunologique complexe. Suite à une exposition au vaccin ou au virus :
- Reconnaissance antigénique : Le système immunitaire détecte l’antigène HBsAg comme élément étranger.
- Activation des cellules présentatrices d’antigènes (CPA) : Les CPA internalisent et présentent cet antigène aux lymphocytes T auxiliaires.
- Stimulation des lymphocytes B spécifiques : En présence de signaux appropriés, certains lymphocytes B se différencient en plasmocytes producteurs d’anticorps anti-HBs.
- Sécrétion massive d’anticorps : Ces immunoglobulines circulent dans le sang, bloquant toute infection ultérieure.
- Mémoire immunologique : Des cellules B mémoire persistent, assurant une réaction rapide en cas de nouvelle exposition.
Un détail souvent ignoré est que la production maximale survient généralement entre 4 et 8 semaines après la vaccination ou la guérison d’une infection aiguë (Source). Certains individus peuvent néanmoins présenter une réponse atypique ou retardée—un aspect crucial à surveiller lors du suivi sérologique.
Pourquoi un résultat positif (réactif) est un signe de protection
La positivité du test anti-HBs constitue LA référence pour établir si un patient est effectivement protégé contre le VHB. Une valeur supérieure à 10 mUI/mL suffit à classer l’individu comme immunisé dans la quasi-totalité des recommandations internationales (Source). Cela signifie soit que la vaccination a déclenché une réponse efficace, soit que le sujet a éliminé spontanément le virus.
« Un résultat positif au test anti-HBs indique une réponse immunitaire robuste, garantissant une protection contre le virus de l'hépatite B. »
Une anecdote rare mais marquante : chez certains patients immunodéprimés, malgré plusieurs doses vaccinales, il n’y a jamais apparition d’anti-HBs détectables ! Cette absence doit impérativement amener à réviser les stratégies de protection individuelle et collective – preuve supplémentaire qu’interpréter ces résultats ne tolère aucune approximation.
Interpréter les résultats du dosage des anticorps anti-HBs
Normes de référence et seuils du test anti-HBs
L'exactitude dans l’interprétation des dosages d’anticorps anti-HBs n’est pas une option, mais une obligation médicale. Les valeurs de référence admises internationalement reposent sur des seuils clairs, pourtant trop souvent négligés dans la pratique clinique :
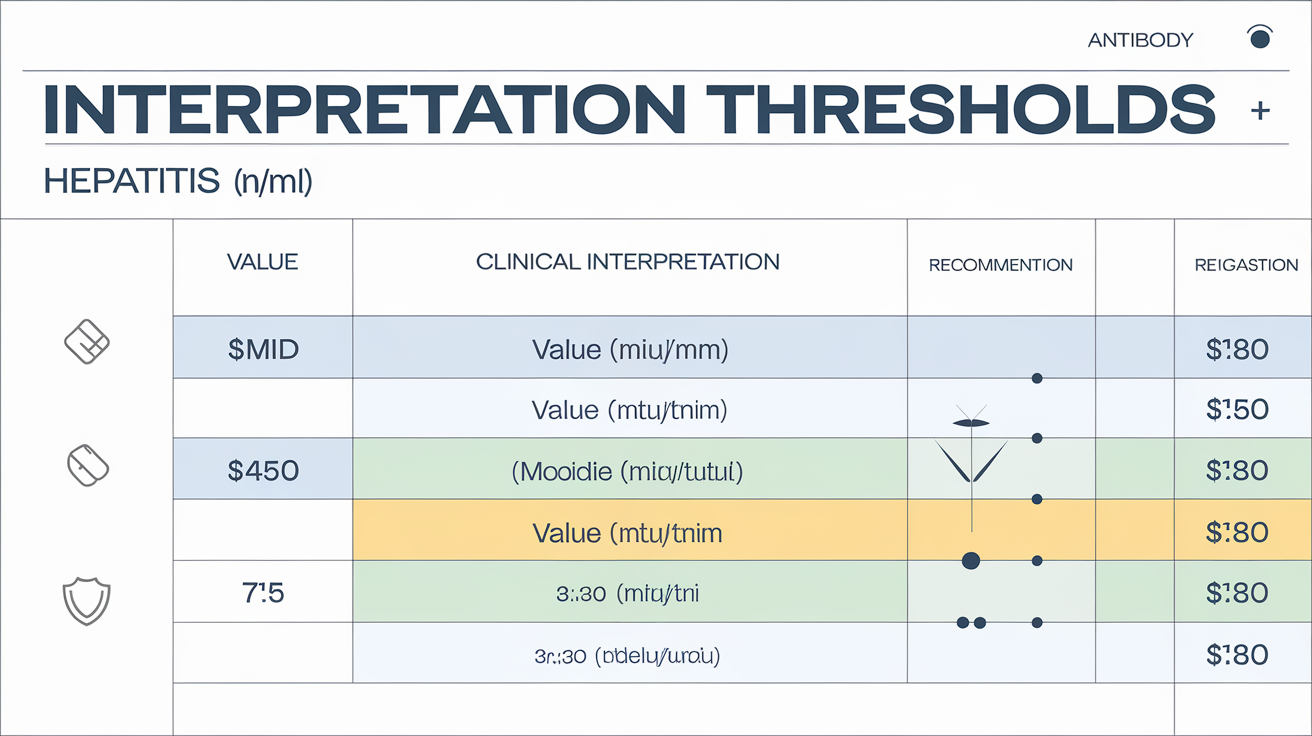
| Valeur (mUI/mL) | Interprétation clinique | Action recommandée |
|---|---|---|
| <10 | Absence de protection | Revaccination ou schéma vaccinal à compléter |
| 10 – 100 | Immunité faible/partielle | Surveillance rapprochée, rappel possible |
| >100 | Immunité optimale, protection assurée | Aucun rappel nécessaire, contrôle à distance |
Certaines recommandations insistent sur la nécessité d’un taux >10 mUI/mL pour considérer le sujet protégé après vaccination (Source), mais en réalité, un taux >100 mUI/mL offre une garantie supérieure : la persistance prolongée de l’immunité.
Signification d’un taux élevé, normal ou faible
Le piège majeur reste l’interprétation mécanique des chiffres ! Un résultat >100 mUI/mL traduit généralement une immunisation robuste. Ce profil est quasi systématique chez les sujets vaccinés efficaces ou ayant résolu spontanément une infection passée. Autre point rarement discuté : certains laboratoires signalent des taux supérieurs à 1 000 mUI/mL après un rappel récent : ce pic n’a aucune implication clinique délétère – il n’augmente ni la protection ni le risque d’effets secondaires Source.
Un taux situé entre 10 et 100 mUI/mL soulève plus de questions qu’il n’apporte de certitudes ! Chez ces patients, la mémoire immunitaire existe probablement mais peut s’épuiser rapidement, notamment chez l’immunodéprimé ou le patient âgé. La surveillance doit alors être resserrée – parfois tous les deux ans –, car l’érosion de l’immunité peut être imprévisible.
Un taux inférieur à 10 mUI/mL est un vrai signal d’alerte : absence de séroconversion malgré vaccination complète (non-répondeur), oubli du schéma vaccinal ou immunosuppression profonde. L’erreur serait d’ajouter mécaniquement des rappels sans élucider la cause ! Il faut systématiquement revoir le dossier vaccinal et rechercher un terrain sous-jacent expliquant cette inefficacité.
Comparaison avec d’autres marqueurs sérologiques (HBsAg et anti-HBc)
Se contenter du dosage anti-HBs relève d’une vision incomplète. Le bilan sérologique optimal associe :
- HBsAg : détecte une infection active par le virus ; sa présence contredit toute immunisation.
- Anti-HBc : marqueur d’un contact antérieur avec le VHB (infection passée ou chronique).
- Anti-HBs : témoigne d’une immunisation acquise (vaccinale ou post-infectieuse).
La combinaison de ces marqueurs permet des diagnostics nuancés :
* HBsAg négatif + anti-HBc négatif + anti-HBs positif = patient vacciné et protégé.
* HBsAg négatif + anti-HBc positif + anti-HBs positif = sujet guéri après infection naturelle.
* HBsAg positif = infection aiguë ou chronique, peu importe le statut des autres anticorps [voir synthèse détaillée].
Interpréter isolément un résultat anti-HBs expose à des erreurs graves ; seule une lecture croisée avec les autres marqueurs permet d’éviter faux diagnostics et prises en charge inadaptées.
L'importance de la vaccination et du suivi des sérologies en hépatite B
Efficacité et objectifs de la vaccination contre l'hépatite B
Personne ne devrait minimiser le rôle fondamental de la vaccination contre l’hépatite B : son efficacité n'est pas un slogan, mais résulte d'années d'études cliniques rigoureuses. Depuis 1982, ce vaccin a prouvé sa capacité à prévenir non seulement l’infection, mais aussi les formes graves telles que la cirrhose ou le carcinome hépatocellulaire Source OMS. La cible immunologique principale ? L’induction des anticorps anti-HBs à un taux protecteur (>10 UI/L). Plus de 95% des sujets jeunes et immunocompétents atteignent ce seuil après une primo-vaccination bien conduite, selon les consensus européens Source GERES.
L'avantage majeur du vaccin réside dans sa capacité à simuler une infection contrôlée : l’antigène HBsAg injecté stimule la production d’anti-HBs sans exposer le sujet au véritable virus — une stratégie qui réduit drastiquement le risque de portage chronique et donc de complications tardives.
Contrairement à ce que certains imaginent, la vaccination n’est pas seulement une démarche individuelle. Elle réduit par effet indirect la circulation du virus dans la population générale — phénomène d’immunité collective — limitant ainsi les flambées épidémiques.
Quand et pourquoi il est nécessaire de refaire le dosage des anticorps anti-HBs
Le suivi post-vaccinal ne peut pas se limiter à un réflexe ponctuel; il relève d'une stratégie personnalisée. Le taux d’anticorps décline naturellement avec le temps (baisse parfois spectaculaire chez les sujets âgés ou immunodéprimés !!). Réaliser un nouveau dosage s’avère crucial dans plusieurs situations :
- Contrôle initial après schéma vaccinal complet (1 à 2 mois après la dernière dose)
- Exposition accidentelle récente au sang potentiellement contaminé
- Professionnels à haut risque (santé, laboratoire, etc.)
- Immunodépression avérée ou suspicion de réponse vaccinale insuffisante
- Résultats initiaux borderline ou discordants
- Patients recevant certains traitements médicaux pouvant diminuer l’immunité
Se fier exclusivement au calendrier sans prendre en compte l’histoire clinique ou le profil immunitaire expose à des failles majeures dans la protection.
Recommandations pour le suivi post-vaccinal et prise en charge adéquate
La surveillance doit être ajustée selon les profils :
- Chez l’adulte jeune sain ayant répondu (>10 UI/L), pas besoin de rappel ni de contrôle systématique ; une protection durable est admise.
- Pour les professionnels exposés et les groupes vulnérables : dosages réguliers tous les 5 ans ou lors d’exposition significative.
- En cas de taux <10 UI/L malgré schéma correct : revacciner ; si échec persistant → bilan immunitaire approfondi obligatoire [Voir recommandations AFEF].
- Les rappels systématiques sont déconseillés sauf pour population à haut risque.
En pratique courante, il serait irresponsable de généraliser un protocole unique : chaque situation requiert une analyse détaillée du contexte clinique, du statut sérologique initial et des facteurs personnels susceptibles d’altérer la réponse immunitaire.
Cas particuliers et points d'attention dans l'interprétation des tests anti-HBs
Gestion des résultats incohérents ou borderline
L’analyse des résultats dits « borderline » ou non concluants d’anticorps anti-HBs exige une rigueur extrême, trop souvent absente dans les pratiques courantes. Un taux proche du seuil de protection (généralement autour de 10 mUI/mL) ne permet pas de conclure à une immunité fiable, encore moins dans un contexte épidémiologique incertain. Plusieurs facteurs peuvent fausser la mesure : technique de laboratoire, délai post-vaccinal inadéquat, ou même variations individuelles imprévisibles. Il est donc impératif de :
- Reprendre l’interrogatoire clinique : recherche d’antécédents vaccinaux, d’exposition récente et de pathologies associées.
- Examiner l’ensemble du profil sérologique : un anti-HBs borderline sans autres marqueurs (par exemple HBsAg ou anti-HBc) n’a AUCUNE valeur diagnostique isolée.
- Contrôler à distance : répéter le dosage après quelques semaines ou mois pour confirmer la stabilité du résultat.
Influence des conditions médicales spécifiques (immunosuppression, maladies chroniques)
L’interprétation des tests anti-HBs s’avère périlleuse chez les patients immunodéprimés (chimiothérapie, VIH, transplantation...). Les études montrent que la perte ou l’absence d’anticorps anti-HBs, même transitoire lors d’une immunosuppression, expose au risque sérieux de réactivation virale ou d’inefficacité vaccinale (Source). Un exemple frappant : certains patients sous traitement immunosuppresseur voient leur taux d’anti-HBs chuter brutalement malgré une vaccination antérieure efficace – situation qui impose une revaccination et un suivi rapproché. Chez les sujets atteints de maladies chroniques hépatiques ou rénales, la réponse immunitaire est aussi notoirement altérée, rendant le suivi sérologique encore plus essentiel et complexe.
Quand et comment consulter un spécialiste pour une analyse approfondie
Des critères bien définis doivent pousser à solliciter l’avis d’un expert en hépatologie ou en virologie :
- Discordance entre les différents marqueurs sérologiques (exemple : HBsAg négatif mais anti-HBc positif isolé)
- Persistance d’un taux indétectable ou très faible malgré plusieurs schémas vaccinaux complets
- Contexte de maladie rare ou suspicion d’immunodéficience sous-jacente
- Toute situation où la prise de risque clinique serait inacceptable sans clarification sérologique complète (Voir)
« La consultation d'un spécialiste est primordiale pour interpréter des résultats atypiques en contexte d'hépatite B. »
La collaboration avec un biologiste médical expérimenté permet souvent de lever le doute sur des situations apparemment insolubles – rappelons qu’il existe encore aujourd’hui des profils sérologiques non élucidés même par les plus grands centres spécialisés !
Comparaison avec d'autres tests diagnostiques en hépatite B
Différences entre le test anti-HBs et d’autres marqueurs (HBsAg, anti-HBc)
Certains cliniciens persistent à banaliser la sophistication des tests sérologiques de l’hépatite B. Pourtant, la complémentarité des marqueurs -- anti-HBs, HBsAg et anti-HBc -- est incontournable pour un diagnostic fiable.
- HBsAg (antigène de surface de l’hépatite B) : sa présence dans le sang indique une infection active. Il s’agit du premier marqueur à apparaître lors d’une contamination. Sa persistance au-delà de 6 mois définit la chronicité de l’infection Source CDC.
- Anti-HBc (anticorps anti-core) : témoigne d’un contact avec le virus. Il ne fait jamais suite à une vaccination isolée car il cible la nucléocapside virale, absente du vaccin ; il révèle donc une exposition naturelle passée ou persistante au VHB.
- Anti-HBs : Seul marqueur de protection, il apparaît après disparition de l’HBsAg : soit par guérison naturelle, soit après vaccination. Un taux suffisant est le sceau d’une immunité robuste, contrairement aux deux précédents qui renseignent avant tout sur l’activité ou l’antériorité du contact viral Source HepB Foundation.
L’anti-HBs est le seul marqueur réellement corrélé à la protection clinique contre l’infection, tandis que HBsAg et anti-HBc servent avant tout à détecter ou retracer une exposition virale.
Place de l’anticorps anti-HBs dans le bilan complet de dépistage
Dans toute stratégie moderne, le test anti-HBs ne doit jamais être demandé seul. La recherche conjointe de HBsAg et anti-HBc permet d’interpréter finement chaque profil. Voici un tableau synthétique illustrant leur complémentarité :
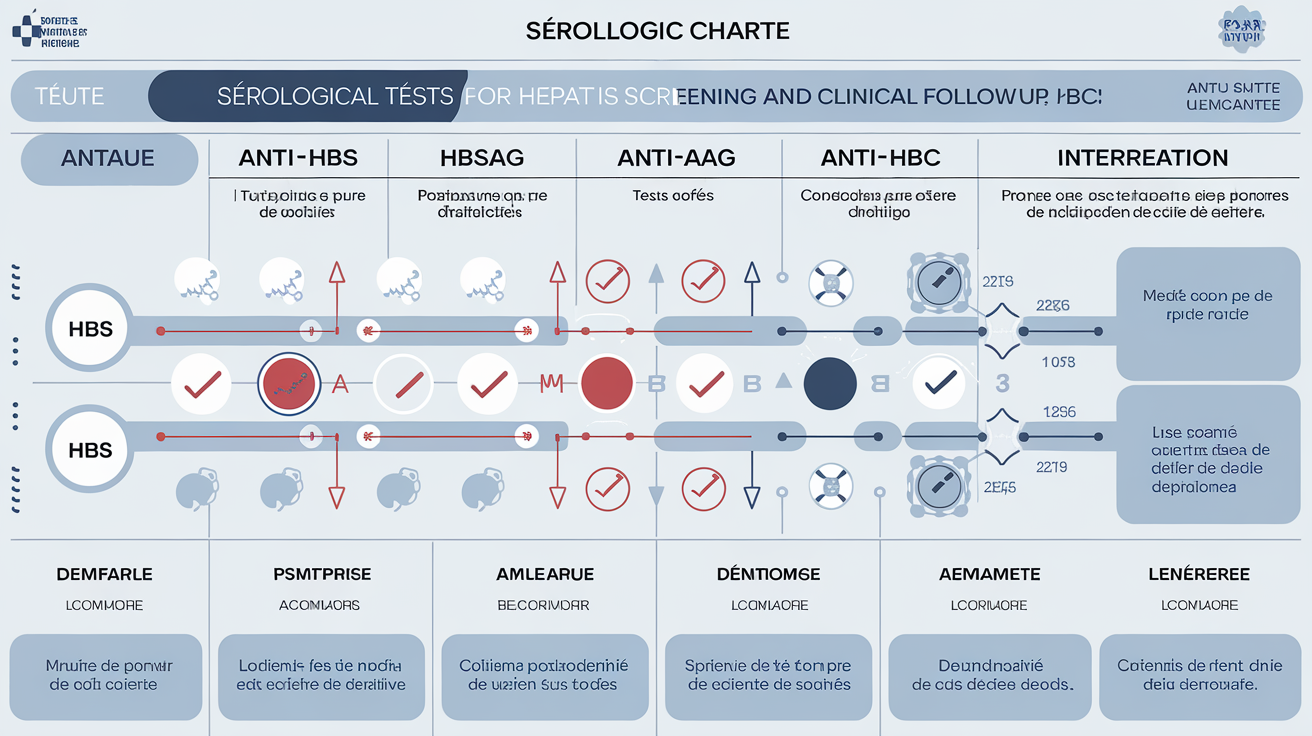
| Marqueur | Détecte quoi ? | Présence lors… | Rôle principal |
|---|---|---|---|
| HBsAg | Antigène viral circulant | Infection active | Diagnostic initial |
| Anti-HBc | Contact antérieur avec le virus (IgM/IgG) | Infection passée ou en cours | Évaluation historique |
| Anti-HBs | Protection immunitaire acquise | Guérison/vaccination | Évaluation immunité |
Exemple clinique : un patient avec HBsAg négatif, anti-HBc positif et anti-HBs positif a eu un contact naturel résolu avec acquisition d’une immunité durable. À l’inverse, HBsAg négatif et seuls anti-HBs positifs signent une réponse vaccinale efficace — aucune trace de contact viral.
Exemples d’analyses intégrées en laboratoire et recommandations pratiques
Dans les laboratoires performants, on ne livre JAMAIS un résultat isolé : les panels sérologiques sont systématiques pour éviter erreurs grossières.
- Chez un professionnel vacciné sans trace d’anti-HBc mais présence d’anti-HBs >10 UI/L : aucune inquiétude à avoir.
- Découverte fortuite d’un profil « anti-HBc seul » chez un patient asymptomatique ? Nécessite recherches virologiques complémentaires (notamment recherche ADN viral) Voir synthèse détaillée.
- Taux faibles ou discordants doivent conduire à vérifier méthodiquement la chronologie vaccinale ou infectieuse ainsi que les conditions techniques du prélèvement.
Conclusion et recommandations pratiques
Synthétiser les avancées décisives dans l’interprétation du test anti-HBs est plus qu’un exercice académique : c’est une exigence pour prévenir les dérives cliniques et l’échec vaccinal. Voici, sans détour ni fioriture, les recommandations essentielles :
- Un résultat anti-HBs >10 mUI/mL demeure le critère de protection validé (mais >100 mUI/mL atteste d’une immunité optimale)
- Le test anti-HBs n’acquiert sa pleine valeur que confronté à HBsAg et anti-HBc ; un bilan isolé est inutile voire trompeur
- Toute absence ou baisse rapide du taux doit obliger à chercher une cause sous-jacente (immunodépression, non-répondeur, schéma incomplet)
- Les résultats atypiques ou borderline nécessitent recontrôle et contextualisation clinique approfondie Source
- La vaccination reste la seule stratégie prouvée pour éradiquer la transmission et prévenir les complications graves, y compris chez l’adulte sain
Un suivi post-vaccinal rigoureux s’impose chez toute personne à risque accru : professionnels de santé, immunodéprimés, patients sous traitements lourds.
Conseils pratiques pour le suivi médical et la vaccination
Les praticiens doivent systématiser le dosage des anticorps anti-HBs après vaccination (1 à 2 mois), puis adapter la surveillance aux profils individuels. Les rappels ne sont pas universels ! Seuls les groupes à haut risque doivent bénéficier de contrôles sérologiques périodiques (plus d'infos).
Un conseil négligé : en cas d’échec vaccinal confirmé malgré plusieurs protocoles, il faut référer rapidement vers un spécialiste pour explorer d’éventuelles causes génétiques ou immunitaires.
L’indispensable dépistage continu : le vrai enjeu populationnel
Le dépistage régulier par sérologie anti-HBs (associée aux autres marqueurs) s’impose comme une mesure préventive de santé publique. Il permet de repérer rapidement les individus non protégés ou exposés récemment Source. Ignorer cette étape expose à des complications silencieuses — cirrhose et cancer hépatique — qui auraient pu être évitées.





